Neumomediastino primario
Primary pneumomediastinum.
Med Int Méx 2022; 38 (4): 967-970. https://doi.org/10.24245/mim.v38i4.7608
Santiago Campbell-Silva
Unidad de Medicina Interna, Clínica Mediláser, Florencia, Caquetá, Colombia.
Sr. Editor:
Leí con interés el artículo “El efecto Macklin asociado con influenza A (H1N1) y asma” publicado en 2022; 38 (1): 207-213 en la revista Medicina Interna de México.1
Los autores del caso sostienen que “el neumomediastino puede dividirse en dos grupos: neumomediastino espontáneo con una causa primaria obvia y neumomediastino secundario a una causa patológica, responsable y demostrable, como puede ser traumatismo, infecciones intratorácicas, perforación esofágica, entre otras”. Apreciación en la que no estamos de acuerdo. Según los autores ambos grupos tienen causa demostrable.
Existe una definición antigua del neumomediastino espontáneo que continúa usándose: “se refiere a la presencia de aire en el mediastino en sujetos sanos sin un factor causal evidente como una operación, aire después de una perforación viscosa, presencia de infección o trauma”.2
Este tipo de neumomediastino afecta “a sujetos sanos sin un factor causal evidente”. Debe ocurrir en personas sanas y de manera aparentemente “espontánea”. Hecho que estamos de acuerdo, a diferencia de “una causa primaria obvia”, como sostienen los autores.
De manera histórica el neumomediastino se ha dividido en dos grupos: espontáneo, cuando no existe una causa desencadenante, y secundario, cuando existe un evento traumático que lo desencadena. Sin embargo, esta clasificación con el paso del tiempo se ha tornado en inespecífica e inadecuada. Utilizar términos basados en definiciones o en nomenclaturas antiguas puede propagar inadvertidamente ambigüedades en la comprensión del verdadero neumomediastino espontáneo o idiopático, pero es mejor denominarlo primario porque no tiene una causa especifica que lo origine. Según esta clasificación todo lo que no sea traumático es espontáneo, pero la bibliografía actual llama “espontáneo” al grupo que tiene mayor causa desencadenante.
La clasificación del neumomediastino en “espontáneo” y “secundario” es confusa e inapropiada, no tiene especificidad y debe evitarse debido a numerosos factores predisponentes y eventos desencadenantes presentes en lo que actualmente se llama “espontáneo”. Preferimos una terminología que tenga en cuenta no solo la causa del neumomediastino, sino que ayude a guiar las estrategias de manejo selectivo para una mejor atención y, además, sea sencilla de recordar y útil para la enseñanza.
Las clasificaciones y definiciones, en general, son interpretaciones humanas de los fenómenos biológicos y pueden ser efectivas por algunas razones mientras que otras son falaces. Clínicamente deben ser útiles cuando ayudan a proporcionar un diagnóstico, tratamiento o manejo correcto. Pero en ocasiones la medicina se aferra a normas, protocolos, definiciones y clasificaciones como si fueran dogmas, consecuentemente, no podemos cambiarlos ni modificarlos, hecho que no debe ser así.
La definición del neumomediastino está mal utilizada, el “neumomediastino espontáneo”, tal como ocurre con los casos publicados actualmente, no es “espontáneo”, sino secundario a varios factores (predisponentes o precipitantes o ambos) y, por lo tanto, si es secundario no puede ser “espontáneo”, son mutualmente excluyentes. El neumomediastino verdaderamente “espontáneo” (primario) no debe tener una causa aparente específica, no puede tener ningún factor causal evidente según su definición, contrario al secundario, en donde existen diversos factores que pueden desencadenarlo. Figura 1
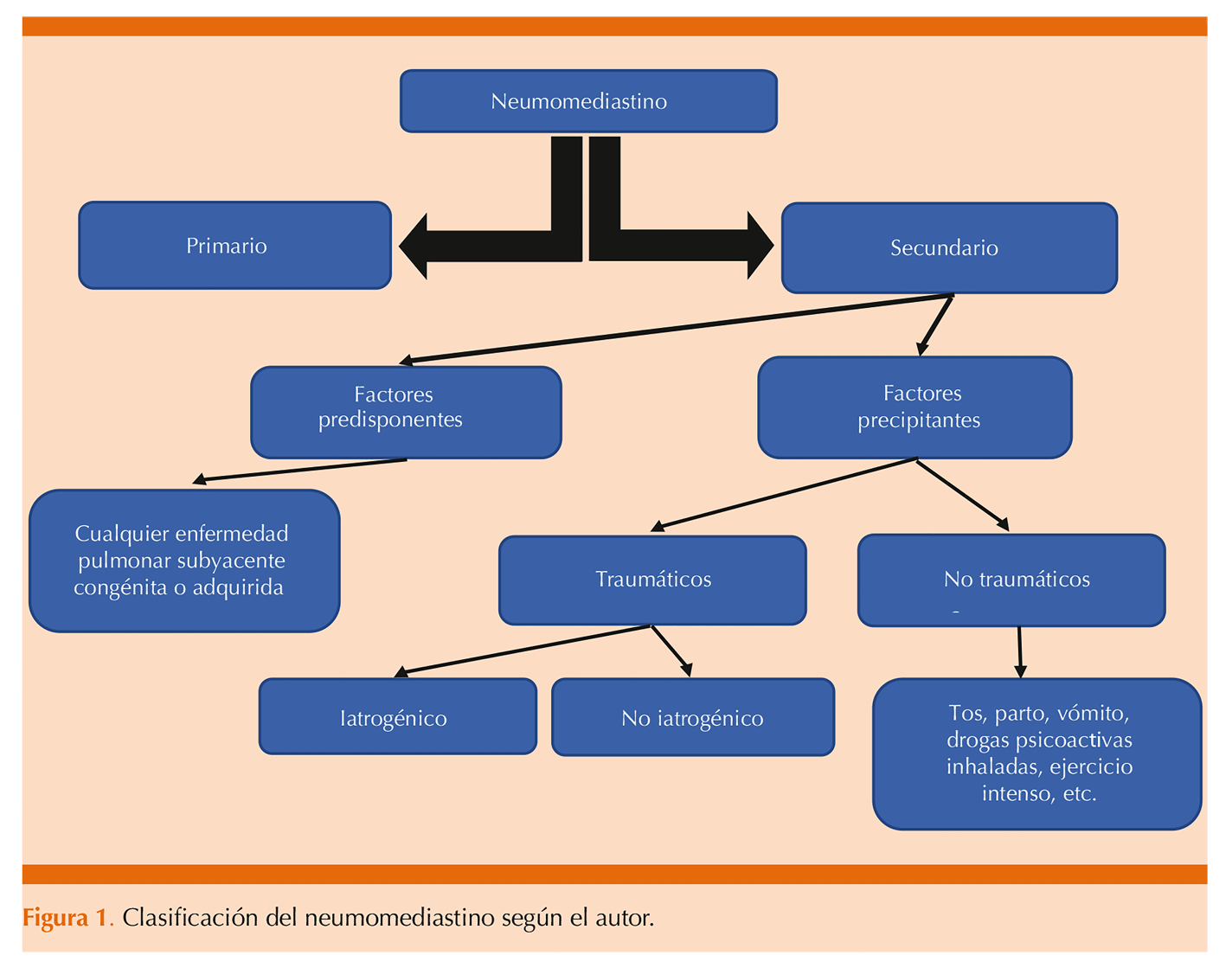
Si un neumomediastino tiene un factor predisponente que comprometa la estructura pulmonar ya sea congénita, hereditaria o genética (bronquiectasias, fibrosis quística, alteraciones del surfactante, etc.) o adquirida (asma, EPOC, enfermedad pulmonar intersticial, COVID-19, etc.), no puede ser espontáneo porque existe una enfermedad subyacente que lo predispone. De igual manera, el neumomediastino que ocurre por un factor precipitante (acceso de tos, trabajo de parto, ejercicio intenso, consumo de drogas inhaladas, ventilación mecánica, etc.) en una persona saludable o con una enfermedad pulmonar subyacente tampoco puede ser espontáneo porque existe un evento desencadenante inmediato que lo ocasiona.
El neumomediastino no es una enfermedad, sino, como sucede en la mayoría de los casos, una complicación de varios factores predisponentes y precipitantes (incluido el trauma). Estos factores pueden estar presentes al mismo tiempo y causar un neumomediastino, por ejemplo, tos o vómitos y enfermedades pulmonares adquiridas. Este tipo de neumomediastino es secundario.
El neumomediastino primario es un evento realmente raro y muy poco informado en la bibliografía médica.2-6
En conclusión:
• La definición verdadera y clasificación del neumomediastino no están acorde con lo publicado, por tanto, crea confusión sobre la terminología y ocasiona dificultad conceptual. La definición está mal utilizada.
• Deben omitirse los términos de neumomediastino espontáneo o idiopático y llamarse primario.
• El neumomediastino primario es aquel neumomediastino que ocurre sin ningún factor causal evidente (predisponente o precipitante o ambos), debe ocurrir de manera “espontánea”.
• El neumomediastino secundario es aquel neumomediastino que ocurre cuando existe un factor causal evidente (predisponente o precipitante o ambos).
• El neumomediastino primario bajo estas condiciones es una afección poco frecuente.
• El neumomediastino secundario es la afección más informada.
• Los factores predisponentes o precipitantes pueden actuar solos o en conjunto, no son excluyentes.
• Sería interesante un consenso sobre su definición y clasificación.
REFERENCIAS
1. Martínez-Martínez I, Ochoa-Salmorán H, Cabreras-Palos P, Cabreras-Martínez R. Efecto Macklin asociado con influenza (H1N1) y asma. Med Int Méx 2022; 38 (1): 207-213. doi.org/10.24245/mim.v38i1.4100.
2. Kouritas VK, Papagiannopoulos K, Lazaridis G, Baka S, Mpoukovinas I, et al. Pneumomediastinum. J Thorac Dis 2015;7: S44-S49. DOI: 10.3978/j.issn.2072-1439.2015.01.11.
3. Kira K, Inokuchi R, Maehara H, et al. BMJ Case Rep 2016. DOI:10.1136/bcr-2015-213550.
4. Novakov IV. Idiopathic pneumomediastinum – case report and review of the literature. Trakia J Sci 2019; 17: 269-272. DOI: 10.15547/tjs.2019.03.015.
5. Wahab A , Chaudhary S , Smith SJ. A rare case of spontaneous pneumomediastinum in a healthy young man. Am J Respir Crit Care Med 2017; 195: A5491.
6. Archila-Diaz JN, Walteros-Cárdenas J, Mora-Bautista VM. Neumomediastino espontáneo idiopático. Primer caso pediátrico en Colombia. Médicas UIS 2019; 32: 47–52.
Recibido: 28 de marzo 2022
Aceptado: 11 de abril 2022
Este artículo debe citarse como: Campbell-Silva S. Neumomediastino primario. Med Int Méx 2022; 38 (4): 967-970.
Sin comentarios