Reflujo duodenogástrico (biliar, alcalino)
Duodenogastric reflux (biliary, alkaline).
Med Int Méx 2023; 39 (1): 127-140. https://doi.org/10.24245/mim.v39i1.5120
Guillermo Murillo-Godínez
Medicina Interna, Querétaro, Querétaro, México.
INTRODUCCIÓN
El reflujo gastroesofágico condiciona, por la exposición de la mucosa esofágica al ácido gástrico, la llamada enfermedad por reflujo gastroesofágico (ERGE). El reflujo duodenal puede provocar agravamiento de estas lesiones, pues, aúna a la acción lesiva del ácido, el daño debido al material alcalino duodenal, condicionando la enfermedad por reflujo duodenogastroesofágico (ERDGE). El reflujo duodenogástrico es de causa médico-quirúrgica, lo mismo que su tratatamiento y, aunque descrito desde hace más de 200 años, aún no hay una terapútica 100% exitosa (Bockus HL, Carrasco RJA, Feldman M, Gómez M, Greenberger NJ, Méndez-Sánchez N, Podolsky DK, Portis SA, Villalobos PJJ).
TERMINOLOGÍA
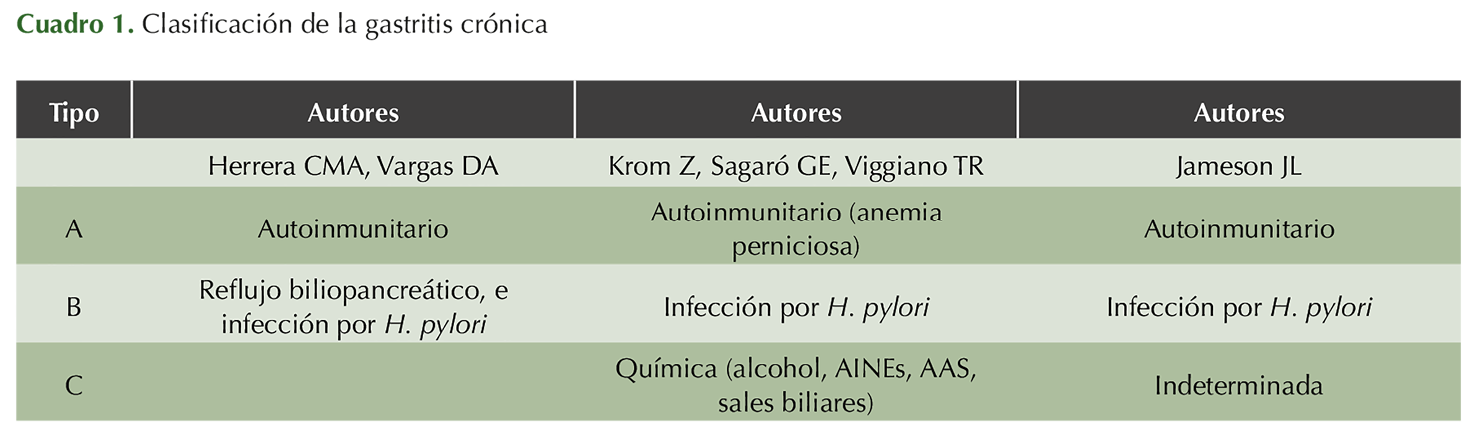
El principal componente del material líquido duodenal es la bilisa, por lo que también se le menciona como reflujo biliar, y puesto que la bilis vesicular tiene un pH de 6.1-8.6 (Diem K, Portis SA), luego entonces, también se habla de reflujo alcalinob. Cuando el contenido duodenal alcanza el estómago, se produce gastritis que puede ser crónica (Kirsner JB); ésta, según su etiología, se ha clasificado de diferentes maneras (Cuadro 1), y en ocasiones aguda (Ríos BNI) y puede, eventualmente, alcanzar el esófago ocasionando esofagitis, siendo descrito este reflujo hasta en el 20-50% de los pacientes con ERGE no erosiva (Champion G, Rodríguez GJL), en el 79% de los que tienen esofagitis erosiva, y en el 95% de los pacientes con enfermedad de Barrett (Champion G), por lo que algunos consideran que los términos de reflujo alcalino o de reflujo biliar son obsoletos, debiendo considerarse en la actualidad el de reflujo duodenogastroesofágico y la consecuente ERDGE (Abdo FJM, Nina-Virreira CO). Algunos hablan de reflujo levemente ácido si el pH es de 4-7, y levemente alcalino si es > 7 (Sifrim D); otros se refieren al reflujo como no ácido, si el pH es > 4 (Tutuian R). Estrictamente, los términos reflujo no ácido y reflujo biliar no son sinónimos, pues, el primero es con base en la determinación del pH, y el segundo se usa solo si se demuestra la presencia de bilirrubina en el material refluído. Por su parte, el término reflujo alcalino puede ser un concepto inadecuado debido a que un pH > 7 no siempre se correlaciona con reflujo de contenido duodenal y puede estar en relación con saliva, comida, infecciones orales y obstrucción esofágica (Rojas DRO).
HISTORIA
Según un mito chino, Shen-nung (c. 2800 aC) el “cultivador divino”, llamado también “emperador rojo” (porque su elemento protector era el fuego), tenía un estómago con paredes sutiles, como si fueran de cristal, de tal modo que él podía observar los efectos de las hierbas medicinales en sus entrañas, ensayando la acción de venenos y antídotos en sí mismo (Pollak K).
Las primeras observaciones experimentales del reflujo duodenogástrico ocurrieron en pacientes con fístulas gastrocutáneas: el médico vienés Jacob Anton Helm, en 1797, hizo estudios en Therese Petz de Breitenwaida, quien desarrolló una fístula de este tipo, espontánea. En 1801, dos médicos parisinos, Guillaume Dupuytren y Xavier Bichat, atendieron una fístula similar en Madeline Gore.
“Sería difícil señalar un observador, cuya devoción rebasase su fe y su facilidad para vencer los obstáculos de la teoría o de los prejuicios. Beaumont describió con sencillez lo que veía y dejó a los demás formular sus propias conclusiones, y, al exponer las propias, lo hizo con una modestia y honradez, tan grandes como pocos hubieran hecho, tal vez, en semejantes circunstancias”
Osler W. A backwood physiologist, en: An Alabama student, and other essays, 1908:159; comunicación sobre William Beaumont, presentada previamente a la Sociedad Médica de St. Louis, en 1902
(Bockus HL, Guthrie D)
En América, el cirujano militar estadounidense William Beaumont (1785-1853) [Figura 1]c tuvo la oportunidad de atender otro caso de este tipo de fístula (Barquin CM, Bockus HL, Cortada FJ, Guthrie D, Markel H, Martí-Ibañez F, McCabe ME IV, Pierce J, Pollak K, Portis SA, Rodríguez OC, Rojas DRO, Rooney A, Rothschuh KE, Schott H), publicando sus experiencias, en 1833, en un libro de 290 páginas, dedicado a Joseph Lovelld, titulado: Experiments and observations on the gastric juice and the physiology of digestion (Beaumont W) [Figura 2]. Mientras Beaumont estaba establecido en el Fuerte de la isla Michilimackinac, “la gran tortuga”, hoy Mackinac, ahora en Michigan, el 6 de junio de 1822, fue llamado para atender a un aborigen trampero, cazador, comerciante de pieles, al servicio de la American Fur Company, francocanadiense de nombre Alexis St. Martin (o Bidagan, Figura 3), de entre 18 y 20 años de edad, quien había recibido, accidentalmente, una herida causada por la ráfaga de una escopeta o mosquetóne y quien, a pesar de los cuidados iniciales, la pared del estómago se fundió con los músculos intercostales, originándole una fístula gastrocutánea crónica, de 6.35 cm de diámetro, lo que dio oportunidad a Beaumont de observar, entre 1825 y 1831, el reflujo biliar, y de efectuar 283 experimentos sobre la fisiología y la fisiopatología gástricas; Beaumont y St. Martin recorrieron varios miles de kilómetros, a costa de grandes molestias personales y no pocos gastos, y estuvieron en varios lugares, como: Fort Niagara, NY, Fort Crawford, Prairie du Chien, Wisconsin, Plattsburg Barracks, NY y Washington, DC (Barquin CM, Bockus HL, Guthrie D, Markel H, Martí-Ibañez F, McCabe ME IV, Pollak K, Portis SA, Rogers FB, Rooney A, Schott H). Desde 1833, A. St. Martin, en compañía del curandero GT Bunting, recorrió muchos estados de la Unión Americana, exhibiéndose orgullosamente ante médicos y científicos como “el hombre del estómago con tapadera”, falleciendo, pese a su fístula y a su alcoholismo, a los 86 años, el 20 de junio de 1880, dejando 18 hijos (Pollak K); su familia dejó que su cadáver se descompusiera exponiéndolo 4 días al sol y, acto seguido, lo enterró en un foso de 2.4 metros de profundidad, y cubierto por 0.6 metros de piedras y otros 1.8 metros de tierra, “para evitar que los ladrones de tumbas con inspiración médica exhumaran su cuerpo para una investigación adicional”, junto a la iglesia quebequesa de St. Thomas de Juliette (Markel H, Rodríguez OC); aunque era poco probable la posibilidad de reexperimentar en el cadáver del “conejillo de indias” humano, desde entonces, se ha discutido la ética de la experimentación que realizó Beaumont en St. Martin.



CAUSAS Y FACTORES PREDISPONENTES
Hay que tomar en cuenta que tanto el píloro como el cardias pueden mostrar relajaciones transitorias que condicionan el llamado reflujo “fisiológico” o reflujo de Boldyreff (Ocaranza J, Pan CJ, Rojas DRO, Vázquez-Iglesias JL).
El reflujo duodenogástrico patológico puede aparecer por causas médicas y quirúrgicas (Sagaró GE). Fue a finales del siglo XIX, debido al surgimiento de la cirugía gástrica como método operatorio rutinario, que la importancia del reflujo biliar como causante de morbilidad fue reconocida. Durante casi un siglo, se pensó en el reflujo duodenogástrico como una enfermedad secundaria solo a procedimientos quirúrgicos, pero la gastritis por reflujo biliar se encuentra cada vez más en individuos sin cirugía previa (McCabe ME IV).
Entre los factores no quirúrgicos predisponentes del reflujo duodenogástrico se pueden mencionar la disfunción de la vesícula biliar, la administración de analgésicos opiodes, la diabetes mellitus y la dismotilidad gástrica o duodenal (Best CH); estos pacientes tienen reflujo biliar primario, por alteración en el complejo motor migratorio (CMM)f, como se verá más adelante (McCabe ME IV).
Las causas quirúrgicas tradicionalmente han sido las mayormente asociadas con el reflujo duodenogástrico y éstas son: colecistectomía (Atak I, Capi RCR), esfinterotomía o esfinteroplastía del esfinter de Oddi (McCabe ME IV, Pérez CT), ablación del píloro (Kitagawa Y), gastrectomía y anastomosis tipo Billroth II, más frecuentemente, aunque también puede verse despúes de la cirugía tipo Billroth Ig (Herrington JL, Teitelbaum EN), gastroenterostomía y piloroplastia (Herrington JL), sobre todo en las piloroplastías amplias tipos: Jaboulay o Finney (Jinich H), papilotomía transduodenal y duodenopancreatectomía (Pérez CT).
FISIOPATOLOGÍA
“Para tener un conocimiento completo sobre la fisiología gástrica, el investigador tiene que inspeccionar el interior del estómago normal durante el cumplimiento de sus funciones, y examinar las transformaciones experimentadas en la composición del bolo alimentario desde su penetración a través del cardias hasta su salida definitiva a través del píloro, solo entonces y no antes podremos conocer la verdadera naturaleza de la digestión y las acciones que intervienen en la misma”
Raynier, De digestione in ventriculo, 1792 (citado en Bockus HL)
Se ha demostrado que los pacientes con reflujo de bilis tienen una duración disminuida de la fase III del CMM, ya que éste juega un importante papel en la prevención del reflujo duodenogástrico y en el aclaramiento de la región antral del material refluido (McCabe ME IV); los efectos conocidos de los analgésicos opiáceos en la disminución de la motilidad en el tubo digestivo, a través de los receptores mu y delta (Brunton LL) y la neuropatía visceral diabética contribuirían al reflujo duodenogástrico. También el sobrecrecimiento bacteriano secundario a la hipoacidez podría ser un factor contribuyente del reflujo (Pérez GJ).
La disfunción de la vesícula biliar o su extirpación quirúrgica predispone al refujo de bilis debido a la pérdida de la función de reservorio de bilis de la vesícula.
La esfinterotomía del esfínter de Oddi produce un flujo incrementado de bilis a través del esfínter (McCabe ME IV) y una exposición continua del duodeno a la bilis (Feldman M).
La ablación del píloro y la gastrectomía son alteraciones anatómicas con consecuencias fisiopatológicas, por ejemplo, en ocasiones, después de una gastrectomía parcial, por cirugía bariátrica, pueden aparecer úlceras recidivantes; la isquemia y la inflamación motivadas por el reflujo biliar pueden ser la causa (Kuipers EJ) y puede llegar hasta la aparición de los llamados cánceres “de muñón” (Podolsky DK).
El reflujo duodenogástrico es importante en la aparición de la gastritis y eventualmente de la úlcera gástrica, así como de la metaplasia (Martínez de Haro L), en combinación con tabaquismo (Méndez-Sánchez N), displasia o cáncer (Piñol JF), y también de la esofagitis, sobre todo en pacientes con enfermedad de Barrett (Stein HJ), ya que el contenido duodenal en combinación con el ácido (Kauer W) desintegran la barrera mucosa gastroesofágica por acción “detergente”, lo que permite la difusión retrógrada de hidrogeniones (Ivey KJ) con la consecuente inflamación de la mucosa, muerte celular, esfacelo de la misma y ulceración, aunándose un incremento en la producción de gastrina, con un aumento consecuente de la producción de ácido clorhídrico e inhibición de la secreción de bicarbonato (Lamblin A, Lawson HH, Nahrwold DL, Rhodes J 1969, Rhodes J 1973, Sagaró GE, Vaezi MF). Se ha observado que los pacientes con úlcera gástrica tienen concentraciones mayores de sales biliares en ayunas en el estómago, en comparación con los sujetos sanos, lo que se atribuye a una disminución de la presión pilórica. La presión de reposo del píloro es de 5 mm de Hg o cm de H2O, y se eleva hasta más de 40 mm de Hg en presencia de ácido clorhídrico, grasa o aminoácidos en el duodeno (pH < 3.5-4), en respuesta a la liberación de secretina, colecistoquinina y péptido inhibidor gástrico o también llamado péptido insulinotrópico dependiente de la glucosa, y a estímulos nerviosos (Hall JE, Vega MAJ), respuesta que no ocurre en los pacientes con úlcera gástrica; entonces, las presiones inferiores a la basal permiten el reflujo duodenogástrico (Stein JH, Vega MAJ).
Por otra parte, las llamadas estrías rojizas gástricas, que son erosiones eritematosas radiadas convergentes hacia el píloro, tienen bajo componente de infección por H. pylori, y se relacionan más con el reflujo duodenogástrico (Pérez CT, Tseng-Shing C). Asimismo, no se ha encontrado una relación sinérgica, ni antagónica, entre la infección por H. pylori y el material refluido respecto a la acción lesiva sobre la mucosa gástrica y la magnitud de la colonización por la bacteria (Mulet PAM).
CUADRO CLÍNICO
Puede haber pacientes con reflujo duodenogástrico asintomáticos, incluso con cambios histopatológicos (Bondurant FJ), o los síntomas pueden iniciar meses o años después del procedimiento quirúrgico (Villalobos PJJ), por lo que en ocasiones resulta difícil atribuir los síntomas a dicho reflujo, y también, pueden hacerse sobrediagnósticos (Kitagawa Y, Teitelbaum EN).
Los pacientes sintomáticos pueden manifestar: dolor epigástrico (91%) continuo, en ocasiones con ardor; dispepsiah que se acentúa con la ingesta de alimento (Herrington JL) y no remite con los alcalinos; náusea, en particular posprandial; vómito (80%) biliar, que generalmente no modifica el dolor; pérdida de peso, con adelgazamiento (74%); pirosis; saciedad temprana, también descrita como plenitud temprana; anorexia o hiporexia; regurgitacióni de bilis (62%); hemorragia digestiva (14%) (McCabe ME IV, Kershenobich D, Kitagawa Y, Pan CJ, Pérez CT, Pérez GJ, Podolsky DK, Taxonera SC, Teitelbaum EN, Vidal-Colomer E).
DIAGNÓSTICO PARACLÍNICO
El diagnóstico paraclínico del reflujo duodenogástrico puede efectuarse por observación directa mediante endoscopia y comprobación histopatológica de los cambios gástricos secundarios (Aguilar SOA, Dixon MF, Stein HJ); detección de sales biliares en el líquido gástrico por endoscopia fibroóptica, y cuantificación de la bilirrubina mediante espectrofotometría, mediante el sistema Bilitec 2000®j; detección de bilirrubina marcada mediante radioisótopos; gammagrafía de vaciamiento gástrico con albúmina de huevo marcada con 99mTc sulfuro coloidal (Contreras-Contreras K), y gammagrafía hepatobiliar con ácido iminodiacético (HIDA)-99mTc (TcHIDA) (Skinner DB), o con ácido dietilaminopentaacético-99mTc sulfuro coloidal, y con prueba de impedancia esofágicak (Abdo FJM, Karttunen T, Kitagawa Y, McCabe ME IV, Mercer DW, Niemelä S 1985, Niemelä S 1987, Teitelbaum EN).
Los cambios histopatológicos encontrados en la gastritis por reflujo son: hiperplasia foveolar; edema y fibras musculares lisas en la lámina propia; vasodilatación y congestión de capilares mucosos superficiales y escasez de células inflamatorias agudas y crónicas (Dixon MF, Stein HJ), cambios que son indistintos de los encontrados en la gastritis por antiinflamatorios no esteroides o por daño químico.
Otros estudios que pueden realizarse son: Rx de abdomen sin medio de contraste o simple, CT de abdomen (Villalobos PJJ), Rx serie esófago gastroduodenal (Villalobos PJJ, Kitagawa Y); pHmetría esofágica de 24 horas (Johnson LF, Pérez GJ, Spencer J), este método en particular se popularizó y se convirtió en el más utilizado hasta considerarse el patrón de referencia para el diagnóstico de ERGE (Pohl D); sin embargo, es un método inexacto para evaluar el reflujo no ácido, pues no detecta con precisión los niveles de pH mayores de 4 (Skinner DB, Rojas DRO).
Según el Consenso Porto, se considera exposición esofágica patológica al ácido si el tiempo de exposición es superior al 6% (Roman S).
Según el Consenso de Lyon, para descartar la ERGE debe haber menos del 4% de tiempo de exposición al ácido en el esófago distal, y menos de 40 episodios de reflujo en el monitoreo de la impedancia esofágica (Gyawali CP).
Aunque aún se describe la prueba de desafío alcalino, infundiendo en el estómago NaOH al 0.1 N (pH 13), controlando con HCl al 0.1 N, y NaCl 0.9% (Warshaw AL), con el objeto de reproducir los síntomas del enfermo (Jameson JL), ya no se llega a utilizar dicha prueba en la práctica clínica cotidiana.
DIAGNÓSTICO DIFERENCIAL
El diagnóstico diferencial del reflujo duodenogástrico incluye: obstrucción del asa aferente, en donde los vómitos son más intensos (Pérez GJ), o eferente; estasis, o sea, retención gástrica, y obstrucción del intestino delgado (Kitagawa Y, Villalobos PJJ).
TRATAMIENTO
El tratamiento puede ser inicialmente dietético y medicamentoso, y de persistir el problema, puede recurrirse a maniobras quirúrgicas.
En cuanto al manejo dietético, se recomienda que los alimentos estén bien cocidos y que sean perfectamente masticados; deben suprimirse los condimentos, el café, el alcohol y el tabaco; deben aumentarse las fracciones de los alimentos y repartirlas en el día (Vidal-Colomer E). Se han propuesto también dietas altas en grasa (Mercer DW).
Varios medicamentos se han ensayado en el reflujo duodenogástrico, con resultados variables, desde exitosos hasta inefectivos:
Algunos encontraron que el baclofeno, un agonista GABAB, redujo el reflujo duodenogástrico, en pacientes resistentes a inhibidor de la bomba de protones (IBP) (Koek GH, Richter JE); se ha visto que el baclofeno reduce la incidencia de las relajaciones transitorias del esfínter esofágico inferior (Li S), habiéndose probado también con éxito en pacientes con hernia hiatal asociada (Beaumont H).
Otro medicamento prescrito es el sucralfato, un disacárido sulfatado (Walsh JH) que contiene hidróxido de Al (Pérez GJ), éste, a la dosis de 2 g c/12 horas, se ha comparado con un IBP como el abeprazol, a dosis de 20 mg cada 24 horas, encontrando en 60 pacientes al azar y comparado con placebo: reducción del dolor epigástrico: 45% con sucralfato, 30% con rabeprazol y 10% con placebo, reducción de la pirosis: 44% con sucralfato, 35% con rabeprazol,15% con placebo (Santarelli L). El sucralfato, a la dosis de 6 g/24 horas, también se comparó en otro estudio con placebo, obteniendo mejoría histopatológica, pero no sintomática (Buch KL) o ha resultado inefectivo (Carrasco RJA).
El rabeprazol, a la dosis de 20 mg c/24 horas, combinado con hidrotalcita, que es hidroxicarbonato de Al y Mg a la dosis de 1 g c/8 horas, ha dado resultados favorables (Chen H).
El tratamiento con solo IBPs o con solo antiácidos es solo inicialmente favorable (Ortiz MA, Skinner DB). También se han probado los antiespasmódicos (Herrington JL).
Asimismo, se ha administrado el ácido ursodeoxicólico a la dosis de 1000 mg/24 horas, el cual ha mostrado beneficio comparado con placebo (Stefaniwsky AB), pero no a dosis menores como 150 mg c/12 horas (Masci E); el ácido ursodeoxicólico, a la dosis de 500 mg c/12 horas, ha mostrado mejores resultados que los IBPs, como el omeprazol (Kumar N). También se ha prescrito, con aparentes buenos resultados, celulosa microcristalina (Paniagua M), sin toxicidad animal a nivel experimental (Barzaga FPG), aunque inefectiva cuando hay infección asociada por H. pylori (Hernández GHR); así como agentes procinéticos, por ejemplo: metoclopramida, domperidona, cinitaprida, etc.; una limitante de la prescripción de este tipo de medicamentos es la necesidad de su administración a largo plazo, y su seguridad durante estos periodos (Halter F). Cuando se asocia un procinético, por ejemplo, itoprida a un IBP o al ácido ursodeoxicólico, pueden mejorar los resultados (Lishchuk NB).
Asimismo, se han probado: la colestiramina (Pérez GJ) y el colestipol, que son quelantes de ácidos biliares (Carrasco RJA, Skinner DB, Yamada T), alginatos, prostagladina E2 (Nicolai JJ), la cual disminuye la secreción de ácido, estimula la secreción de bicarbonato y de moco, y mantiene el flujo sanguíneo de la mucosa (Walsh JH), bloqueadores H2 (Gutiérrez PSL) y enzimas pancreáticas (Herrera CMA). La colestiramina combinada con alginatos, para aumentar el tiempo de contacto, fue inefectiva, comparada con placebo (Nicolai JJ).
La eritromicina, un agonista de la motilina, aunque ha demostrado su efecto en la reducción del reflujo duodenogástrico (Fountos A), tiene las limitantes de su efecto antibiótico en la microbiota intestinal, y para este caso, su administración parenteral de corta acción y el desarrollo de tolerancia, con duración aproximada de 28 días, por lo que se encuentra en investigación otro agonista de la motilina, la camicina (Brunton LL). A nivel experimental animal, se ha probado la acción de medicina herbolaria china, con mejoría histopatológica (Hou JY).
Cuando hay resistencia a la terapia medicamentosa, queda la opción de los procedimientos quirúrgicos: si hay una gastroyeyunostomía previa, se hace un desmantelamiento de ésta, y un procedimiento en Y de Rouxl (Carrasco RJA), el asa de Roux debe tener 45-60 cm, pues asas intestinales excesivamente largas pueden asociarse con obstrucción o malabsorción (Villalobos PJJ); de existir una gastrectomía y anastomosis tipo Billroth II previa (Vargas DA), se efectúa una interposición de un asa yeyunal isoperistáltica (Pérez GJ) de 40 cm, entre el remanente gástrico y el duodeno, dicha asa se llama de Henley-Longmire (Henley FA, Longmire WP), y una enteroenteroanastomosis tipo omega de Braun (Braun H) (Kitagawa Y, Teitelbaum EN, Wang L). La derivación en Y de Roux (Pérez GJ) logra mejoría en el 30 al 90% de los pacientes (Bondurant FJ, Capussotti L, Davidson ED, Herrington JL, Tassé D, Yamada T). Las cirugías mencionadas pueden combinarse con vagotomía (Carrasco RJA), aunque la realización de esta última es debatible, en la era de medicamentos supresores de ácido; el beneficio de una menor producción de ácido debe valorarse contra las alteraciones en la motilidad y diarrea asociadas con la vagotomía (Villalobos PJJ), ya que la mejoría es menos probable en pacientes con retraso del vaciamiento gástrico (Davidson ED).
CONCLUSIONES
El reflujo duodenogastroesofágico es un problema médico-quirúrgico, de causa variada y aún de alivio no completamente satisfactorio, cuya morbilidad asociada tiene relación, incluso, con afecciones neumológicas y otorrinolaringológicas (Castillo VBB, Prakash UBS).
“La verdad, como la belleza, es ‘cuando sin adornos, adorna más’ y, al procesar estos experimentos y consultas, creo que he sido guiado por su luz”
W Beaumont, 1833 (citado en: Huth EJ)
BIBLIOGRAFÍA
1. Abdo FJM, Schmulson WM, editores. Clínicas de Gastroenterología de México. Alfil, México, 2008; 1 (2) (Motilidad y trastornos funcionales digestivos): passim.
2. Aguilar SOA, Figueroa BS, León EFA. Evaluación endoscópica de lesiones de mucosa gástrica por reflujo biliar. Endoscopia 1999; 10 (3): 71-75.
3. Atak I, Ozdil K, Yücel M, Caliskan M, Kilic A, Erdem H, et al. The effect of laparoscopic cholecystectomy on the development of alkaline reflux gastritis and intestinal metaplasia. Hepatogastroenterology 2012; 59 (113): 59-61. doi: 10.5754/hge11244.
4. Barquin CM. La era pasteuriana, la neuropsiquiatría y la investigación médica. Otros investigadores, en: Historia de la Medicina. Su problemática actual. Francisco Méndez Oteo, Editor, México, 1984: 303 (Cf. Barquin CM. La era pasteuriana, la neuropsiquiatría y la investigación médica. Otros investigadores, en: Historia ilustrada de las ciencias de la salud. UNAM, Facultad de Medicina, Dirección General de Publicaciones, México, 1989: 356).
5. Barzaga FPG, Vega MR, Tillán CJ, Martín V N de la P, Carrillo DC, Guerra SI. Actividad antiulcerosa y toxicidad aguda oral de celulosa microcristalina suspensión al 12%. Rev Cubana Farm 2004; 38 (2): 1.
6. Beaumont H, Boeckxstaens GE. Does the presence of a hiatal hernia affect the efficacy of the reflux inhibitor baclofen during add-on therapy? Am J Gastroenterol 2009; 104 (7): 1764-1771. doi: 10.1038/ajg.2009.247.
7. Beaumont W. Experiments and observations on the gastric juice and the physiology of digestion. FP Allen impresor, Plattsburgh, NY, 1833.
8. Best CH, Taylor NB. Antiperistaltismo del duodeno, en: Las bases fisiológicas de la práctica médica. Cultural, La Habana, 1947; I: 996.
9. Bockus HL (dir.). Gastroenterología. Salvat Editores, Barcelona, 1980; I (Exploración del paciente. Esófago. Estómago): passim.
10. Bondurant FJ, Maull KI, Nelson HS Jr, Silver SH. Bile reflux gastritis. South Med J 1987; 80 (2): 161-165. doi: 10.1097/00007611-198702000-00005.
11. Braun H. Ueber die Gastro-enterostomie and Gleichzeutig Ausgefuhrte. Arch Klin Chir 1893; 45: 361.
12. Brown L. Problemas comunes en recién nacidos. Regugitación, en: Cline DM, Ma OJ, Cydulka RK, Meckler GD, Handel DA, Thomas SH. Tintinalli. Manual de Medicina de Urgencias. American College of Emergency Physicians-McGraw-Hill Interamericana, México, 2014: 321 (Cf. Yousuf H, Kissoon N. Problemas neonatales frecuentes. Regurgitación, en: Tintinalli JE (edit. en jefe). Medicina de Urgencias. American College of Emergency Physicians-McGraw-Hill Interamericana Editores, México, 2002; I: 857-858).
13. Brunton LL, Hilal-Dandan R, Knollmann BC. Goodman & Gilman. Las bases farmacológicas de la terapéutica. McGraw-Hill Interamericana Editores, México, 2019: passim.
14. Buch KL, Weinstein WM, Hill TA, Elashoff JD, Reedy TJ, Ippoliti AF, et al. Sucralfate therapy in patients with symptoms of alkaline reflux gastritis. A randomized, double-blind study. Am J Med 1985; 79 (2C): 49-54. doi: 10.1016/0002-9343(85)90573-x.
15. Capi RCR, Nachón GFJ, Zamario FSE, Victoria SD. Gastritis alcalina y reflujo duodenogástrico en pacientes colecistectomizados. Endoscopia 2018; 30 (2): 55-59.
16. Capussotti L, Marucci MM, Arico S, Torossian K, De La Pierre M, Dellepiane M. Long-term results of surgical treatment for alkaline reflux gastritis in gastrectomized patients. Am J Gastroenterol 1984; 79 (12): 924-926.
17. Carrasco RJA, Carrasco RA. Tratamientos quirúrgicos, en: Córdova VJA, Córdova GJ. Manual de Gastroenterología. México: Edición y Farmacia, 2020: 475.
18. Castillo VBB. Anatomía y patología del tracto aéreo-digestivo superior. Esofagitis por reflujo, en: Fajardo DG, Chavolla MR. Otorrinolaringología y cirugía de cabeza y cuello. México: Intersistemas, 2009: 308.
19. Champion G, Richter JE, Vaezi MF, Singh S, Alexander R. Duodenogastroesophageal reflux: relationship to pH and importance in Barrett’s esophagus. Gastroenterology 1994; 107 (3): 747-754.
20. Chen H, Li X, Ge Z, Gao Y, Chen X, Cui Y. Rabeprazole combined with hydrotalcite is effective for patients with bile reflux gastritis after cholecystectomy. Can J Gastroenterol 2010; 24 (3): 197-201. doi: 10.1155/2010/846353.
21. Contreras-Contreras K, Villanueva-Pérez RM, Menez-Díaz DG, Iwasaki-Otake LE, González-Díaz JI, Mendoza-Vásquez RG. Estandarización de la gammagrafía de vaciamiento gástrico con albúmina de huevo marcada con 99mTc sulfuro coloidal. Rev Med Inst Mex Seguro Soc 2016; 54 (6): 746-751.
22. Cortada FJ. Diccionario médico Labor. Edit. Labor, Argentina, 1970; 1: 268; Diccionario enciclopédico Quillet. Edit. Argentina Arístides Quillet, Buenos Aires 1966; II: 65; Diccionario enciclopédico UTEHA. UTEHA, México, 1951; II: 205; Encyclopaedia Britannica. A new survey of universal knowledge. Encyclopaedia Britannica, Inc., Chicago, 1947; 3: 275; Gran Diccionario enciclopédico ilustrado de Selecciones del Reader’s Digest. Reader’s Digest México, México, 1979; 2: 395; The Encyclopedia Americana. The International Reference Work. Americana Corporation, NY, 1963; 3: 392; The new Encyclopaedia Britannica. Encyclopaedia Britannica, Inc., Chicago, 2002; 2: 23; Thorne O, Collocott YC (edits.). Chambers biographical dictionary. W & R Chambers Ltd., Edinburgh, 1974; I: 104; y fuentes similares.
23. Davidson ED, Hersh T. The surgical treatment of bile reflux gastritis: a study of 59 patients. Ann Surg 1980; 192 (2): 175-178. doi: 10.1097/00000658-198008000-00007.
24. Diem K. Tablas científicas. Ciba-Geigy, Basilea, 1965: passim.
25. Dixon MF, O’Connor HJ, Axon AT, King RF, Johnston D. Reflux gastritis: distinct histopathological entity? J Clin Pathol 1986; 39 (5): 524-530. doi: 10.1136/jcp.39.5.524.
26. Durán SH (dir.). Diccionario de Términos Médicos. Real Academia Nacional de Medicina. Médica Panamericana, Madrid, 2012: passim.
27. Feldman M, Lee EL. Gastritis. Bile reflux, en: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease. Philadelphia: Elsevier Saunders, 2016: 880.
28. Fountos A, Chrysos E, Tsiaoussis J, Karkavitsas N, Zoras OJ, Katsamouris A, et. al. Duodenogastric reflux after biliary surgery: scintigraphic quantification and improvement with erythromycin. ANZ J Surg 2003; 73 (6): 400-403. doi: 10.1046/j.1445-2197.2003.t01-1-02654.x.
29. García AJ. Vómitos. Reflujo gastroesofágico, en: Moya MS, Piñera P, Mariné M. Tratado de medicina de urgencias. Barcelona: Ergón, 2011; 2: 1519.
30. Greenberger NJ, Blumberg RS, Burakoff R. Current diagnosis & treatment. Gastroenterology, hepatology, & endoscopy. New York: The McGraw-Hill Companies, 2009: passim.
31. Gómez M y S T. Gastroenterología elemental. México: Méndez Editores, 2013; passim.
32. Guthrie D. Clínicos del siglo XIX. Médicos de primera fila en Norteamérica, en: Historia de la medicina. Barcelona: Salvat, 1953: 366.
33. Gutiérrez PSL, González FM, González AI, Jiménez CE. Antihistamínicos-H2 e inhibidores de la bomba de protones: piloroplastia y gastritis por reflujo alcalino. Farm Hosp 2002; 26 (4): 261-262.
34. Gyawali CP, Kahrilas PJ, Savarino E, Zerbib F, Mion F, Smout AJPM, et al. Modern diagnosis of GERD: the Lyon Consensus. Gut 2018; 67 (7): 1351-1362. doi: 10.1136/gutjnl-2017-314722.
35. Hall JE. Guyton y Hall. Tratado de fisiología médica. Barcelona: Elsevier, 2011: passim.
36. Halter F. Therapeutic implications of duodeno-gastric reflux. Scand J Gastroenterol 1981; 67: 257-259.
37. Henley FA. Gastrectomy with replacement. A preliminary communication. Br J Surg 1952; 40: 118-128.
38. Hernández GHR, Piñol JF, Paniagua EM. Tratamiento en pacientes operados de estómago con ácidos biliares elevados y Helicobacter pylori positivo. Rev Cubana Farm 2008; 42 (1).
39. Herrera CMA. Gastritis, en: Ramiro M, Lifshitz A, Halabe CJ. El Internista. Medicina Interna para internistas. México: Colegio de Medicina Interna de México-Bayer-Edición y Farmacia, 2013: 827-832.
40. Herrington JL, Sawyers JL. Complicaciones asociadas con cirugía gástrica. Gastritis por reflujo alcalino, en: Maingot EH, Schwartz SI. Operaciones abdominales. Buenos Aires: Médica Panamericana, 1986; I: 898-900.
41. Hersh T, Davidson ED. Gastritis por reflujo de bilis, en: Hurst JW. Medicina Interna. Tratado para la práctica médica. Buenos Aires: Médica Panamericana, 1984: 1113-1114.
42. Hou JY, Zhao FZ, Hong Y, Gu HO, Li MQ, Dai X. Effects of 3 Chinese medical prescriptions on alkaline reflux gastritis in rats. Zhongguo Zhong Yao Za Zhi 1992; 17 (11): 682-685, 704.
43. Huth EJ, Murray TJ. Medicine in quotations. Views of health and disease through the ages. Philadelphia: American College of Physicians-American Society of Internal Medicine, 2000: 321.
44. Ivey KJ. Gastritis. Sales biliares y barrera mucosa gástrica en el hombre, en: Magee DF. Fisiología gastrointestinal. Clin Med Norteam Nueva Editorial Interamericana, México, 1974; 58 (6): 1293-1294.
45. Jameson JL, Fauci AS, Kasper DL, Hauser SL, Longo DL, Loscalzo J. Harrison’s Principles of Internal Medicine. McGraw Hill, USA, 2018: passim.
46. Jinich H, Guarner V. Enfermedeades yatrógenas. Gastritis por reflujo biliar, en: Rivero SO (edit. en jefe). Tratado de Medicina Interna. Manual Moderno-Academia Nacional de Medicina, México, 1994; 2: 635.
47. Johnson LF, DeMeester T. Twenty-four-hour pH monitoring of the distal esophagus. A quantitative measure of gastroesophageal reflux. Am J Gastroenterol 1974; 62: 325-332.
48. Karttunen T, Niemelä S. Campylobacter pylori and duodenogastric reflux in peptic ulcer disease and gastritis. Lancet 1988; 1 (8577): 118. doi: 10.1016/s0140-6736(88)90314-5.
49. Kauer W, Peters J, DeMeester T, Ireland AP, Bremner CG, Hagen JA. Mixed reflux of gastric and duodenal juices is more harmful to the esophagus than gastric juice alone. The need for surgical therapy re-emphasized. Ann Surg 1995; 222 (4): 525-531. doi: 10.1097/00000658-199522240-00010.
50. Kershenobich D, Bravo JL. Complicaciones de la cirugía de la úlcera péptica. Reflujo biliar, en: Guarner V (edit.). Principios fundamentales de la Cirugía. UNAM, México, 1981; II: 390.
51. Kirsner JB. Estómago. Gastritis crónica no específica, en: Sodeman WA Jr., Sodeman WA. Fisiopatología clínica. Mecanismos de producción de los síntomas. Nueva Editorial Interamericana, México, 1978: 684.
52. Kitagawa Y, Demsey DT. Estómago. Gastritis y esofagitis por reflujo biliar, en: Andersen DK, Billiar TR, Dunn DL, Hunter JG, Matthews JB, Pollock RE. Schwartz. Principos de cirugía. McGraw-Hill Interamericana Editores, México, 2015: 1093-1094.
53. Koek GH, Sifrim D, Lerut T, Janssens J, Tack J. Effect of the GABA (B) agonist baclofen in patients with symptoms and duodeno-gastro-oesophageal reflux refractary to proton pump inhibitors. Gut 2003; 52: 1397-1402. doi: 10.1136/gut.52.10.1397.
54. Krom Z. Trastornos de la función gastrointestinal. Gastritis crónica. Gastritis química, en: Grossman S, Mattson PC. Porth. Fisiopatología. Alteraciones de la salud. Conceptos básicos. Wolters Kluwer Health, España, 2014: 1180.
55. Kuipers EJ, Blaser MJ. Enfermedad péptica ácida. Ulcera anastomótica o marginal, en: Goldman L, Schafer AI (edits.). Goldman-Cecil. Tratado de Medicina Interna. Elsevier, Barcelona, 2016; 1: 911.
56. Kumar N, Thompson CC. Remnant gastropathy due to bile reflux after Roux-en-Y gastric bypass: a unique cause of abdominal pain and successful treatment with ursodiol. Surg Endosc 2017; 31 (12): 5399. doi: 10.1007/s00464-017-5621-y.
57. Lamblin A, Gosset Jr., Colin D. Les dyspepsies et les gastrites par reflux alcalin duodenogastrique. Rev Med (Paris) 1969; 10: 509.
58. Lawson HH. Effect of duodenal contents on the gastric mucosa under experimental conditions. Lancet 1964; 1: 469-472.
59. Li S, Shi S, Chen F, Lin J. The effects of baclofen for the treatment of gastroesophageal reflux disease: a meta-analysis of randomized controlled trials. Gastroenterol Res Pract 2014; 2014: 307805.
60. Lishchuk NB, Simanenkov VI, Tikhonov SV. Differentiation therapy for non-acidic gastroesophageal reflux disease. Ter Arkh 2017; 89 (4): 57-63. doi: 10.17116/terarkh201789457-63.
61. Markel H. Experiments and observations: how William Beaumont and Alexis St. Martin seized the moment of scientific progress. JAMA 2009; 302 (7): 804-806. doi: 10.1001/jama.2009.1212.
62. Longmire WP. Construction of a substitute gastric reservoir following total gastrectomy. Ann Surg 1952;135: 637-645. doi: 10.1097/00000658-195205000-00007.
63. Martí-Ibañez F. Los fisiólogos, en: La epopeya de la medicina. Bramhall House, New York, 1962: 482.
64. Martinez de Haro L, Ortiz A, Parrilla P, Munitiz V, Molina J, Bermejo J, et. al. Intestinal metaplasia in patients with columnar lined esophagus is associated with high levels of duodenogastroesophageal reflux. Ann Surg 2001; 233: 34-38. https://doi.org/10.1097%2F00000658-200101000-00006.
65. Masci E, Testoni PA, Guslandi M, Fanti L, Pellegrini A, Roncho G, et al. Étude contrólée en double insu de I’acide ursodeoxycholique (UDCA) versus placebo dans le traitement de la gastrite par reflux chez des patients non opérés. Acta Endoscópica 1989; 19 (4): 251-260. https://doi.org/10.1007/BF02962687.
66. McCabe ME IV, Dilly CK. New causes for the old problem of bile reflux gastritis. Clin Gastroenterol Hepatol 2018; 16 (9): 1389-1392. doi: 10.1016/j.cgh.2018.02.034.
67. Méndez-Sánchez N. Gastroenterología. McGraw-Hill Interamericana Editores, México, 2018: passim.
68. Mercer DW, Goede MR. Postgastrectomy and postvagotomy syndromes. Alkaline reflux gastritis, en: Fischer JE (edit.). Fischer’s Mastery of Surgery. Lippincott Williams & Wilkins, Philadelphia, 2012: 1084-1086.
69. Mulet PAM, Rodríguez CY, Gámez EMM, Rodríguez GL, Rodríguez DM, Matos PMJ. Gastritis crónica antral por Helicobacter pylori en pacientes con y sin reflujo duodenogástrico. Correo Científico Médico de Holguín (CCM) 2014; 18 (1): 65-78.
70. Nahrwold DL. Bile as a gastric secretory stimulant. Surgery 1972; 71: 157-160.
71. Nicolai JJ, van de Stadt J, Tytgat GN. Double-blind crossover trial of prostaglandin E2 in postgastrectomy reflux gastritis. Dig Dis Sci 1986; 31 (12): 1281-1286. doi: 10.1007/BF01299803.
72. Niemelä S. Duodenogastric reflux in patients with upper abdominal complaints or gastric ulcer with particular reference to reflux-associated gastritis. Scand J Gastroenterol 1985; 115: 1-56.
73. Niemelä S, Karttunen T, Heikkilä J, Lehtola J. Characteristics of reflux gastritis. Scand J Gastroenterol 1987; 22 (3): 349-354. doi: 10.3109/00365528709078603.
74. Nina-Virreira CO, Arenas-Osuna J, Quiroga-Via H. Enfermedad por reflujo duodenogastroesofágico y esofagitis. Cir Ciruj 2003; 71: 286-295.
75. Ocaranza J. Exámen del jugo gástrico, en: Rebolledo LM (coord.). Gastroenterología. Francisco Méndez Oteo Editor, México, 1965; I: 96.
76. Ortiz MA, Munítez, Martínez de H LF, Molina J, Bermejo JC et. al. Los inhibidores de la bomba de protones no controlan el reflujo biliar al esófago en los pacientes con esófago de Barrett. Rev Chil Cir 2001; 53 (4): 356-361.
77. Pan CJ, Michel HC, Del Grande JC, Herani FB. Gastritis alcalina por reflujo, en: Romero TR (edit. ppal.). Tratado de Cirugía. Nueva Editorial Interamericana, México, 1986; IV: 1451-1453.
78. Paniagua M, Piñol F, Cendan A. Acción de la celulosa microcristalina en la gastritis alcalina por reflujo biliar. Acta Gastroenterol Latinoam 1997; 27 (2): 75-79.
79. Pérez CT, Chávez GMA, Ferat OE. Enfermedades del estómago y duodeno: tratamiento médico y quirúrgico. Gastritis reactiva por reflujo duodenogástrico, en: Vega MAJ, Mayagoitia GJC, Ramírez BEJ, Pulido CA, Noyola VHF (edits.). Tratado de cirugía general. Asociación Mexicana de Cirugía General-Federación Mexicana de Colegios de Especialistas en Cirugía General-Manual Moderno, México, 2017; I: 1108-1109.
80. Pérez GJ, Calvet CX, Lanas AA, Elizalde FJI, Bujanda F de P L. Enfermedades del estómago y del duodeno. Complicaciones crónicas de las intervenciones quirúrgicas por úlcera gastroduodenal. Gastritis y esofagitis por reflujo alcalino, en: Rozman C, Cardellach F (dirs.). Farreras I Rozman. Medicina Interna. Elsevier, España, Barcelona, 2020; I: 108.
81. Pierce J. William Beaumont: A pioneer of physiology. Fed Pract 2017; 34 (4): 47.
82. Piñol JF, Paniagua EM, Pérez SG, Gra OB, Cendán CA, Borbolla BE. Metaplasia intestinal en pacientes con reflujo duodenogástrico y ácidos biliares totales elevados. Rev Cub Med 2010; 49 (1): 17-32.
83. Podolsky DK (edit.). Yamada’s Texbook of Gastroenterology. John Wiley & Sons Ltd., UK, 2016: passim.
84. Pohl D, Tutuian R. Reflux monitoring: pH-metry, Bilitec and oesophageal impedance measurements. Best Pract Res Clin Gastroenterol 2009; 23: 299-311. doi: 10.1016/j.bpg.2009.04.003.
85. Pollak K. Médicos en el extremo Oriente y las dos Indias. El emperador rojo y su estómago de cristal, en: Los discípulos de Hipócrates. Una historia de la medicina. Plaza y Janés, Barcelona, 1969: 90-91.
86. Portis SA. Enfermedades del aparato digestivo. Unión Tipográfica Editorial Hispano-Americana (UTEHA), México, 1947: passim.
87. Prakash UBS. Gastroenterologic diseases. Gastroesophageal reflux, en: Baum GL, Crapo JD, Celli BR, Karlinsky JB. Textbook of pulmonary diseases. Lippincott-Raven, Philadelphia, 1998; II: 1137-1140.
88. Remes-Troche JM, Espinoza CJC. Condiciones clínicas asociadas con el meteorismo o malestar abdominal. Dispepsia funcional, en: Chong MBA, Arce SCA (coords.). Programa de actualización continua en Medicina Interna (PAC®)-2. Intersistemas, México, 2013: 244.
89. Rhodes J, Bernardo DE, Phillips SF, Rovelstad RA, Summerskill IHJ. Increase of reflux of bile into the stomach in patients with gastric ulcer. Gastroenterology 1969; 57: 241-252.
90. Rhodes J, Calcraft B. Aetiology of gastric ulcer with especial reference to the roles of reflux and mucosal damage. Clin Gastroenterol 1973; 2: 227-243. https://doi.org/10.1016/S0300-5089(21)00027-4.
91. Richter JE. Duodenogastric reflux-induced (alkaline) esophagitis. Curr Treat Options Gastroenterol 2004; 7 (1): 53-58. doi: 10.1007/s11938-004-0025-1.
92. Ríos BNI, Guerra LJD, Maldonado GHJ. Imagenología del aparato gastrointestinal. Enfermedades inflamatorias del estómago. Gastritis. Gastritis aguda erosiva o hemorrágica, en: Ríos BNI, Saldívar RD. Imagenología. El Manual Moderno, México, 2011: 177.
93. Rodríguez GJL (dir. gral.). Medicina Interna. Marbán Libros, Madrid, 2015: 1004.
94. Rodríguez OC. Alexis Saint Martin, el extraordinario caso del hombre probeta. Rev Histo 2017: 13.
95. Rogers FB. La medicina en el siglo XIX, en: Compendio de historia de la medicina. La Prensa Médica Mexicana, México, 1965: 69.
96. Rojas DRO, Pérez SJA, Contreras RVR. Reflujo duodenogástrico. Definición y diagnóstico. Cir Gen 2015; 37 (3-4): 91-98.
97. Roman S, Gyawali CP, Savarino E, Yadlapati R, Zerbib F, Wu J, et al. Ambulatory reflux monitoring for diagnosis of gastro-esophageal reflux disease: Update of the Porto Consensus and recommendations from an international consensus group. Neurogastroenterol Motil 2017; 29 (10): 1-15. doi: 10.1111/nmo.13067.
98. Rooney A. Una ventana al estómago, en: La historia de la medicina. Desde la curación primitiva hasta los milagros de la medicina moderna. Grupo Editorial Tomo, México, 2013: 40-41.
99. Rothschuh KE. La Fisiología. La fisiología americana desde sus comienzos hasta 1914, en: Entralgo L. Historia Universal de la Medicina. Salvat, Barcelona, 1974; 6: 86-87.
100. Sagaró GE. Gastritis. Rev Gastrohnup 2009; 11 (3): 156-161.
101. Sánchez-Fayos CP, Martín RMJ, Porres CJC. La mucosa gástrica como estructura diana de agresiones proinflamatorias persistentes: modelos patogénicos de gastritis crónica. Gastroenterol Hepatol 2009; 32 (4): 294-306. DOI: 10.1016/j.gastrohep.2008.05.004.
102. Santarelli L, Gabrielli M, Candelli M, Cremonini F, Nista EC, Cammarota G, et al. Post-cholecystectomy alkaline reactive gastritis: a randomized trial comparing sucralfate versus rabeprazole or no treatment. Eur J Gastroenterol Hepatol 2003; 15 (9): 975-979. doi: 10.1097/00042737-200309000-00006.
103. Schott H (dir.). Crónica de la medicina. Intersistemas, México, 2003: 271.
104. Sifrim D, Castell D, Dent J, Kahrilas PJ. Gastro-oesophageal reflux monitoring: review and consensus report on detection and definitions of acid, non-acid, and gas reflux. Gut 2004; 53 (7): 1024-1031. doi: 10.1136/gut.2003.033290.
105. Skinner DB. Reintervenciones en la cirugía esofágica. Reflujo alcalino, en: Tomkins RK (dir.). Reintervenciones en cirugía. Ediciones Doyma, Barcelona, 1991: 20-22.
106. Spencer J. Prolonged pH recording in the study of gastro-oesophageal reflux. Br J Surg 1969; 56: 912-914. doi: 10.1002/bjs.1800561211.
107. Stefaniwsky AB, Tint GS, Speck J, Shefer S, Salen G. Ursodeoxycholic acid treatment of bile reflux gastritis. Gastroenterology 1985; 89 (5): 1000-1004. doi: 10.1016/0016-5085(85)90200-8.
108. Stein HJ, Barlow AP, De Meester TR, Hinder RA. Complications of gastroesophageal reflux disease: Role of the lower esophageal sphincter, esophageal acid and acid / alkaline exposure, and duodenogastric reflux. Ann Surg 1992; 216: 35-43. doi: 10.1097/00000658-199207000-00006.
109. Tassé D, Ghosn PO, Gagnon M, Martin F, Morgan S, Poitras P, et al. Alkaline reflux gastritis: Roux-en-Y diversion is effective. Can J Surg 1982; 25 (3): 337-339.
110. Taxonera SC, Díaz-Rubio M. Enfermedad ulcerosa gastroduodenal. Gastritis por reflujo alcalino, en: Díaz-Rubio M, Espinós D. Tratado de Medicina Interna. Médica Panamericana, Madrid, 1994; 1: 1216.
111. Teitelbaum EN, Hungness ES, Mahvi DM. Estómago. Gastritis por reflujo alcalino, en: Townsend CM, Beauchamp RD, Evers BM, Mattox KL. Sabinston. Tratado de Cirugía. Elsevier, España, 2018: 1213.
112. Tseng-Shing C, Fen-Yau LA, Full-Young C. Gastric reddish streaks in the intact stomach: Endoscopic feature of reactive gastropathy. Pathol Int 2010; 60: 298-304. doi: 10.1111/j.1440-1827.2010.02523.x.
113. Tutuian R, Castell DO. Non-acid reflux: Clinical manifestations, diagnosis, and management. UptoDate® 2018 feb. 6 (Topic 2244 Version 12.0).
114. Vaezi MF, Ritcher JE. Role of acid and duodenogastroesophageal reflux in gastroesophageal reflux disease. Gastroenterology 1996; 111 (5): 1192-1199. doi: 10.1053/gast.1996.v111.pm8898632.
115. Vargas DA. Gastritis. Gastritis crónica tipo B, en: Martin AL (edit.). Compendio de medicina general. Méndez editores, México, 1998: 6.93-6.95.
116. Vázquez-Iglesias JL, Alonso AP. Enfermedad por reflujo gastroesofágico, en: Rodés TJ, Guardia MJ. Medicina Interna. Masson, Barcelona, 2004; I: 1195.
117. Vega MAJ, Gutiérrez SC, Vega PAJ, Corona CS. Gastritis y enfermedad ácido péptica. Úlcera gástrica. Reflujo de bilis, en: Gutiérrez SC, Arrubarrena AVM, Campos CSF. Fisiopatología quirúrgica del aparato digestivo. Manual Moderno, México, 2006: 222-223.
118. Vidal-Colomer E, Badosa GJ, Vilar BJ. Enfermedades del estómago y duodeno, en: Pedro-Pons A (dir.). Tratado de Patología y Clínica médicas. Salvat, Barcelona, 1956;I(Gallart MF, Badosa GJ, Barberá VJ, Farreras VP, Gallart-Esquerdo A, Pi-Figueras J y cols. Enfermedades del tubo digestivo, hígado y vías biliares, páncreas, peritoneo y diafragma): passim.
119. Viggiano TR, Sedlack RE. Gastroenterology and hepatology. Part I. Active chronic gastritis, en: Haberman TM. Mayo Clinic Internal Medicine Board Review 2004-2005. Lippincott Williams & Wilkins, Philadelphia, 2004: 260.
120. Villalobos PJJ, Valdovinos DMA, Olivera MMA, Torres VG. Gastroenterología. Méndez Editores, México, 2012: passim.
121. Walsh JH. Trastronos ácido-pépticos del tracto gastrointestinal, en: Kelley WN (dir. gral.). Medicina Interna. Médica Panamericana, México, 1992; I: 495-510.
122. Wang L, Su A, Zhang Y, Yang M, Yue PJ, Tian Bl. Reduction of alkaline reflux gastritis and marginal ulcer by modified Braun enteroenterostomy in gastroenterologic reconstruction after pancreaticoduodenectomy. J Surg Res 2014; 189 (1): 41-47. doi: 10.1016/j.jss.2014. 01.025.
123. Warshaw AL. Intragastric alkali infusion: a simple, accurate provocative test for diagnosis of symptomatic alkaline reflux gastritis. Ann Surg 1981; 194 (3): 297-304. doi: 10.1097/00000658-198109000-00007.
124. Wolpert BE. Síndromes postgastrectomía. Reflujo alcalino, en: Uribe EM (edit.). Tratado de Medicina Interna. Médica Panamericana, México, 1995; I: 874.
125. Yamada T (edit.). Manual de Gastroenterología. McGraw-Hill Interamericana editores, México, 2000: passim.
_________________________________________________________
a Los componentes de la bilis son: agua; sales (taurocolato sódico); ácidos: cólico (litocólico), desoxicólico y grasos; bilirrubina (pigmento biliar), colesterol, colina, mucina, proteínas, nitrógeno, lecitina (lisolecitina), fosfolipina, pseudomucina, hidratos de carbono (sacáridos), bicarbonato (anhídrido carbónico), sodio, potasio, calcio, cloruro (cloro) y fósforo; la cantidad de los componentes difieren entre la bilis hepática y la vesicular (Bockus HL, Diem K, Hall JE, Hersh T, Portis SA).
b Se considera que el jugo pancreático, aunque también es alcalino (pH 7.5-8) (Diem K), por sí solo no es capaz de producir gastritis (Wolpert BE), aunque en opinión de otros, sí puede hacerlo, a través del pepsinógeno, aunque, en menor grado que la bilis (Sánchez-Fayos CP).
c Nació el 21-11-1785, en Lebanon, Connecticut, falleció debido a un traumatismo craneoencefálico propiciado por una caída accidental, el 25-04-1853, en San Luis Missouri; fue hijo de Lucretia Beaumont y de Samuel Beaumont, un granjero; se casó con y se divorció de Deborah Green Platt; estudió medicina bajo la tutoría privada de Benjamín Chandler, y la Tercera Sociedad Médica del estado de Vermont le otorgó una licencia para ejercer, previa aprobación de un examen, en julio de 1812; desde 1921, un hospital en El Paso, Texas, lleva su nombre, el William Beaumont Army Medical Center (Cortada FJ, Markel H, Pierce J).
d Aunque el asesor de su trabajo había sido el inglés Robley Dunglison (1798-1869) (Rothschuh KE); concretamente, la descripción del reflujo biliar aparece en las páginas 102-113, de la edición de 1938 (Maclachlan & Stewart, Londres) (Rojas DRO) (hubo una tercera edición en Oxford, 1941).
e “…La carga, consistente en pólvora y perdigones, la recibió en el costado izquierdo desde una distancia de 60.96-91.44 cm [2-3 pies] del orificio de la escopeta…” (Portis SA). Le produjo fractura de dos costillas y laceración del pulmón y diafragma, además de perforarle la pared anterior del estómago.
f La motilidad del tubo digestivo, mediada por el sistema neuroendocrino intestinal, se organiza en programas; el programa de ayuno se denomina complejo mioeléctrico migratorio, cuando se refiere a la actividad eléctrica y complejo motor migratorio cuando se refiere a las contracciones acompañantes y consiste de cuatro actividades fásicas: I, estado de reposo), II, incrementos de la frecuencia de los potenciales de acción, de las contracciones musculares y liberación de motilina, III, actividad contráctil máxima, por 6-10 mins. y IV, declinación de la actividad (Brunton LL).
g Por el cirujano alemán Christian Theodor Billroth (1829-1894); tipo I: gastrectomía subtotal distal más anastomosis gastroduodenal, tipo II: gastrectomía subtotal distal más anastomosis gastroyeyunal (Durán SH).
h El término dispepsia (del gr. dys, mala y pepsis, digestión), coloquialmente, indigestión, puede hacer referencia a síntomas tales como: malestar abdominal persistente localizado en el epigastrio, sensación de plenitud gástrica, distensión abdominal, eructos (Remes-Troche JM).
i Con respecto al término regurgitación, en el ámbito gastroenterológico, el 67% de los lactantes manifiestan regurgitaciones hasta los 4 meses de edad, se debe la disminución del tono del esfínter esofágico inferior y a una presión intragástrica relativamente alta; el contenido gástrico es expulsado sin esfuerzo, por lo general en los primeros 30 minutos después de la alimentación, y, aunque puede tener gran volumen, nunca es en proyectil ni biliar (Brown L, García AJ).
j La técnica consiste en colocar el diodo de la sonda 5 cm por arriba del esfínter esofágico inferior, tomando en cuenta que la bilirrubina tiene una longitud de onda de 450 nm. Mediante un aparato de registro portátil y un programa de cómputo, es posible medir la absorbencia durante 24 horas en forma ambulatoria (Abdo FJM).
k Se basa en el registro de los cambios en la impedancia eléctrica en el lumen gastrointestinal provocada por el paso de un bolo de aire, alimento, saliva o contenido gastroduodenal. Con este estudio puede valorarse: el patrón del movimiento retrógrado y anterógrado, duración del bolo al deglutir o refluir, dirección y velocidad del movimiento esofágico y detectar cualquier episodio de reflujo, ya sea ácido o no ácido.
l Por César Roux (1857-1934), el procedimiento data de 1893, y consiste en la sección transversal del yeyuno anastomosando el cabo distal, según los casos, al esófago, al estómago, las vías biliares o un segmento más proximal del intestino delgado, el cabo proximal se anastomosa a la pared lateral del segmento distal del yeyuno, con lo que se evita el reflujo en sentido ascendente del contenido del segmento proximal del yeyuno (Durán SH).
Recibido: 25 de diciembre 2020
Aceptado: 3 de mayo 2021
Este artículo debe citarse como: Murillo-Godínez G. Reflujo duodenogástrico (biliar, alcalino). Med Int Méx 2023; 39 (1): 127-140.
Sin comentarios